Zatímco v 90. letech se na HIV umíralo, dnes je možné zajistit optimálně léčeným pacientům plnohodnotný život.
Léčbě tohoto onemocnění se s více než dvacetiletou praxí věnuje lékařka HIV centra Kliniky infekčních chorob FN Brno MUDr. Svatava Snopková, Ph.D., která říká: „Pokud pacienti dodržují léčebný režim a užívají pravidelně léky, jejich virová nálož (plazmatická virémie) je pod hladinou detekovatelnosti, což je u 95 % léčených pacientů, riziko nákazy jiného člověka je velmi nepravděpodobné. Nepředstavují tedy ohrožení ani pro zdravotnický personál, který je ošetřuje.“
Důležité je objevit infekci co nejdříve a ihned ji začít léčit: „Klinické projevy progredující insuficience imunitní soustavy jsou velmi polymorfní a jejich kauzální příčina může dlouho unikat. Vzhledem k narůstajícímu počtu HIV-pozitivních jedinců i v ČR by sérologická diagnostika protilátek anti-HIV měla být samozřejmou součástí diferenciálně diagnostických rozvah na všech pracovištích.“ HIV centrum, které koncentruje přibližně 250 pacientů, bylo na Klinice infekčních chorob FN Brno založeno jako druhé v České republice již v roce 1991 a patří do sítě sedmi HIV center, která v ČR fungují.
Kdy se tato nemoc poprvé objevila?
Předpokládá se, že v první pol. 20. st. došlo u tohoto viru k překonání mezidruhové bariéry mezi některými druhy šimpanzů nebo mangabejů a člověkem. Mezi virem opičího imunodeficitu SIV a lidského imunodeficitu existuje 94% homologie nukleových kyselin. Virus tedy pochází z opic. Pod tlakem zevního prostředí nebo určitou mutací došlo k tomu, že se přenesl na lidi, kteří nakažené opičí maso konzumovali, a vyselektovala se taková mutanta, která je schopná přenosu z člověka na člověka, takže se stal lidským virem imunodeficitu. Uvádí se, že původním místem byla rovníková Afrika, přesně se neví, zda šlo o Kongo, nebo přilehlou část Angoly.
U primátů byly podobné příznaky jako u lidí?
U primátů se jedná o chronické nevyléčitelné onemocnění, které není smrtelné. Překonání mezidruhové bariéry mezi dvěma živočišnými druhy není v přírodě výjimečné, ale jestliže k němu dojde, zpravidla pak platí, že na novém hostiteli má infekční agens agresivnější vlastnosti.
Jak se z Afriky tato nemoc rozšířila?
Ekosystém v rovníkové Africe je obtížně přístupný – nacházejí se zde hory, těžko prostupné džungle a pralesy. Domorodé kmeny žijí v těsném svazku s místní přírodou, a pokud tato nemoc byla již dříve, tak se moc nešířila, protože lidé zůstávali většinou celý život na stejném místě. Po druhé světové válce se mezi Guinejským zálivem a rovníkovým Kongem postavila železnice, došlo tedy k masivnímu rozvoji migrace mezi vnitrozemskými a přímořskými regiony. S rozvojem transkontinentální námořní dopravy následně došlo k rozšíření této nemoci z Guinejského zálivu do Karibiku, z Karibiku na východní a západní pobřeží Spojených států amerických a z východního pobřeží Ameriky, konkrétně z New Yorku, se pak toto onemocnění dostalo do Evropy.
Kdy byl virus HIV poprvé diagnostikován?
Jedná se o poměrně novou nemoc. K jejímu objevení výrazně přispěla okolnost z roku 1981, kdy v New Yorku a San Franciscu během krátké doby zemřelo nápadně velké množství mladých mužů na Kaposiho sarkom a pneumocystovou pneumonii, což jsou onemocnění sice v té době známá, ale extrémně raritní. Bylo neobyčejně nápadné, že se několik stovek těchto onemocnění objevilo v populaci, která byla do té doby zdravá. Na základě epidemiologického šetření se zjistilo, že tato onemocnění postihovala stejné typy populace jako hepatitida B – usoudilo se tedy, že příčinou bude virus. Epidemiologické studie to potvrdily. V roce 1983 vědci identifikovali virus v Národním institutu pro výzkum rakoviny v USA a asi měsíc předtím v Pasteurově institutu v Paříži. Zjistilo se, že oba viry jsou totožné. V roce 1986 Mezinárodní komise pro nomenklaturu virů rozhodla, že se tento virus označí jako virus HIV 1, což je zkratka pro Human immunodeficiency virus – tedy lidský virus imunodeficience.
Jakou cestou se virus převážně šíří?
Infekce se přenáší trojím možným způsobem: nechráněným sexuálním stykem, krví a možný je také přenos z HIV pozitivní matky na dítě. Dominantní způsob přenosu v ekonomicky vyspělých zemích, mezi které patří i Česká republika, je nechráněný pohlavní styk mezi homosexuály. Celosvětově je ale více než 90 % nakažených infikováno nechráněným heterosexuálním pohlavním stykem. Riziko přenosu krví je kromě transfuzí či derivátů především u narkomanů. V České republice je z celkového počtu HIV-pozitivních aktivních intravenózních narkomanů jen asi 4,5 %, takže rozhodně nepředstavují typickou HIV-pozitivní populaci. K přenosu infekce krevními deriváty u nás od roku 1987, kdy začalo povinné testování všech dárců a krevních derivátů, nedošlo. Přenos HIV je také možný z pozitivní matky na dítě během těhotenství nebo v průběhu kojení, ale pokud je matka léčená a je provedený správný intervenční přístup (porod pod clonou dalšího virostatika, probíhá sekcí a po porodu matka nekojí), riziko je minimální. Celkově v České republice rodilo asi 180 HIV pozitivních žen, stejně nemocné děti jsou pouze tři.
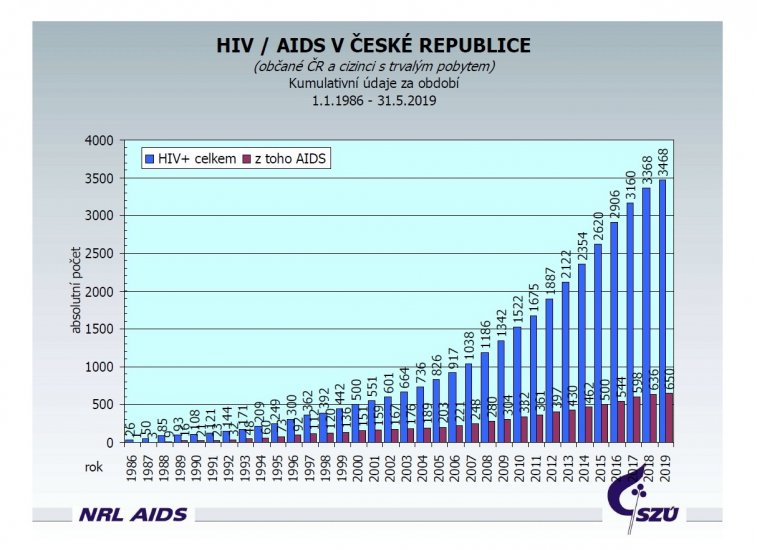
Jakým způsobem se vyvíjí počet nakažených v České republice?
V České republice máme k dispozici statistiky od roku 1986, kdy začalo testování, od té doby počet nakažených stále stoupá.
Tabulka: Počet nakažených virem HIV / nemocných AIDS v České republice, zdroj: Státní zdravotní ústav
Kopíruje rostoucí křivka nakažených v ČR celosvětový trend?
Ano. Podle oficiálních statistických dat Světové zdravotnické organizace žilo v roce 2016 asi 37,6 milionů HIV pozitivních. Neoficiálně toto číslo bude ale samozřejmě ještě vyšší.
Co doporučujete v oblasti prevence?
Největší riziko představuje nechráněný sex s neznámým nebo málo známým partnerem. Dnes je ale prevence značně upozaděná. Lidé mají pocit, že jim se to nikdy stát nemůže, přitom incidence tohoto onemocnění stále narůstá a infikovat se může skutečně každý, není to nic bizarního, co by bylo výlučně vázáno na nějaké extravagantní chování.
Musí takový pacient o svém onemocnění informovat ošetřující zdravotnický personál?
Ano. Podle zákona č. 258/2000 Sb., o ochraně veřejného zdraví, § 53 je nosič HIV povinen o svém nosičství informovat lékaře před vyšetřovacím nebo léčebným výkonem a při přijetí do ústavní péče. Stejně tak je povinen informovat svého praktického lékaře a stomatologa.
Jaká preventivní opatření by měli dodržovat zdravotníci, kteří pacienta s HIV vyšetřují či léčí?
HIV je velmi citlivý a ve vnějším prostředí ihned zahyne. Jeho životnost je přísně vázána na prostředí vitální krve, spermatu, vaginálního sekretu nebo omezeně na prostředí vitálních slin a slz, které se ale pro podprahové množství viru v přenosu infekce neuplatní. HIV nedokáže přežít ve zmíněných tělesných tekutinách, které jsou zaschlé. V jakémkoli jiném prostředí není schopen ani omezené existence.
Vzhledem k tomu, že virulence HIV je velmi nízká, je mnohonásobně méně virulentní než virus hepatitidy B i C, vychází z toho i skutečnost, že bezpečnostní pravidla při styku s HIV-pozitivním člověkem či HIV kontaminovaným materiálem nevyžadují žádná zvláštní opatření. Je ale třeba řádně dodržovat základní bezpečnostní pravidla hygienicko-epidemiologického režimu, která jsou obecně doporučena ve zdravotnických zařízeních.
Při běžném kontaktu, např. při fyzikálním vyšetření, nemusí ošetřující personál používat žádné ochranné pomůcky. Pouze při kontaktu s pacientem, který současně trpí tuberkulózou, je třeba ústní roušky. Odběr biologického materiálu, včetně odběru krve, se provádí v rukavicích. Při invazivním zákroku a rovněž intubaci se používají vedle gumových rukavic i rouška se štítem k ochraně očí, ev. igelitová zástěra. Při invazivních výkonech je doporučováno oblékat si dvoje rukavice. Nejlépe je používat jednorázové pomůcky.
Kontaminované nástroje se dezinfikují či sterilizují běžným způsobem, povrchy znečištěné biologickým materiálem se dekontaminují desinfekčními prostředky a mechanicky očišťují tak, jak je obecně doporučeno ve zdravotnických zařízeních.
Při práci zdravotnického personálu může dojít ke zranění kontaminovanou injekční jehlou nebo jiným nástrojem. Kontaminované poranění zdravotníků a podobné expozice HIV infikované krvi jsou za jistých okolností důvodem k podání postexpoziční profylaxe infekce HIV. Pravděpodobnost přenosu HIV souvisí s typem expozice a množstvím viru přítomného v inokulu. Kontaminace spojivkového vaku nebo dutiny ústní vyžaduje okamžité řádné vypláchnutí a dezinfekci, je to však nepravděpodobná cesta nákazy. Podle dat amerického Centra pro kontrolu nemocí je odhadováno, že průměrné riziko přenosu HIV po profesionální perkutánní expozici je 0,3 %. V naší republice k přenosu infekce na personál dosud nikdy nedošlo a i jinde ve světě je to mimořádně výjimečné. V případě takového poranění je třeba co nejdříve nasadit tzv. postexpoziční profylaxi kombinací antiretrovirových léčiv na jeden měsíc.
Představuje pro zdravotnický personál tento pacient riziko?
Léčený pacient nepředstavuje prakticky žádné riziko. Možnost přenosu infekce od pacienta, který má nulovou virovou nálož, je takřka nepravděpodobná. Určité riziko může představovat pacient neléčený, ale při dodržování výše zmíněných bezpečnostních opatření, je i to málo pravděpodobné. Ani k takovému případu u nás nikdy nedošlo.
Jsou lidé přenašeči, aniž by to věděli?
Ano, to je většina. Pokud nebude nakažený člověk léčený, bude vždy přenašečem. Málokdy se totiž podaří diagnostikovat tuto nemoc hned v prvních měsících. Takže nakažený neléčený člověk dál virus přenáší, aniž by o tom ale měl sebemenší tušení… Zvláště, když někdo příliš střídá partnery…
Jaké příznaky na sobě nakažení pozorují?
Někteří lidé se nechávají testovat, aniž by měli nějaké příznaky, protože vědí, že měli styk, který by mohl být rizikový. Celá řada pacientů ale přichází až v průběhu času, kdy imunita klesá a projevuje se nějaká insuficience imunitního systému – lidé mohou mít častější zápaly plic, pásový opar, plíseň na nohou, nehtech rukou i nohou, zvětšené uzliny…
Ale tyto příznaky má také hodně zdravých lidí…
No právě – projevy HIV jsou nesmírně polymorfní a nespecifické, např. lehké snížení krevních destiček, lehké snížení bílých krvinek atd. a řada lidí chodí poměrně dlouho po různých ambulancích, kde podstupují složitá vyšetření, která nic neodhalí. Kdyby lékaři prostě udělali test na HIV, tak by byla diagnóza správně stanovena o několik měsíců dřív a ten člověk mohl přijít k nám, začít se léčit, popř. by nepokračovalo šíření této nemoci. Místo toho přijde až ve chvíli, kdy je imunitní systém již zdevastovaný a onemocní komplikacemi, které představují bezprostřední ohrožení života, jako například pneumocystovou pneumonií, různými systémovými mykózami, diseminovanými parazitárními chorobami, různými nádory atd. Takto se k nám dostane až 50 % případů – a to už je častokrát pozdě. Jako u každé nemoci, i zde platí, že čím dříve onemocnění zachytíme, tím dříve ho můžeme začít léčit a ideálně se má začít léčit hned. Je důležité, aby se lékaři nebáli včas testovat pacienty na přítomnost protilátek proti viru HIV a nenechávali to až jako krajní možnost řešení pacientovy bezvýchodné situace.
Jestliže má někdo podezření, že by tuto nemoc mohl mít, jak má postupovat?
Diagnózu infekce HIV lze stanovit jedině na základě exaktního průkazu specifických protilátek anti-HIV z krve. V případě, že serologická laboratoř zjistí, že protilátky jsou přítomny, a sérum je tedy pozitivní, zašle vzorek do Národní referenční laboratoře v Praze, kde tuto skutečnost potvrdí a až po této konfirmaci je příslušné sérum označeno jako HIV-pozitivní. Lékař následně odešle pacienta do příslušného HIV centra, kde se začne léčit.
Musí v takovém případě lékař informovat zaměstnavatele?
Absolutně ne. To je soukromá věc každého pacienta. Infekce HIV není limitem pro výkon žádného zaměstnání, pokud tomu nebrání jiné zdravotní obtíže.
Změnila se za poslední roky léčba tohoto onemocnění?
Vyléčit infekci HIV nelze, ale stabilizovat ano. Přestože je to poměrně nová infekce, podařil se obrovský pokrok v léčbě. Ještě před 20 lety to bylo jednoznačně smrtelné onemocnění, které mělo jasnou progresi a jasný konec. Vývoj antiretrovirové terapie je jeden z nejdynamičtějších evolučních procesů v historii medicíny. Po zavedení antiretrovirové léčby došlo k dramatickému snížení morbidity a mortality HIV infikovaných. Infekce HIV je dnes považována za typicky chronické onemocnění, při němž je možné udržet vysokou kvalitu života s očekávanou délkou, která se podstatně neliší od kvality a délky života u obecné populace. Klíčovou podmínkou úspěšné léčby je konstantní hluboká virová suprese, která je navozena kombinací antiretrovirových léčiv. Pokud pacienti dodržují léčebný režim a užívají pravidelně medikamenty, žijí naprosto stejně kvalitní život jako HIV negativní – pracují, sportují, cestují, věnují se různorodým aktivitám a rozhodně nejsou sužováni chorobami, pracovní neschopností nebo invalidním důchodem. Virová nálož je u dobře léčených pacientů, což je 95 % z nich, pod hladinou detekovatelnosti. Tito lidé jsou naprosto fyzicky i duševně plnohodnotní.
Jak konkrétně léčba probíhá?
Léčebný antiretrovirový režim spočívá v kombinaci nejméně tří virostatik s různými mechanismy účinku. V posledních 10 letech se režimy významně zjednodušily. Dříve museli pacienti užívat během dne velké množství tablet v různých časových intervalech. Dnes se efektivní režimy zjednodušily do jedné, maximálně dvou dávek denně. A včas diagnostikovaný a řádně léčený pacient by vůbec neměl dospět do nejrozvinutějšího stádia AIDS. To je také globální cíl prevence šíření infekce HIV, která je největší pandemií v historii lidstva. Podle Světové zdravotnické organizace je efektivní antiretrovirová terapie chápána nejen jako strategie terapeutická, ale také jako strategie prevence přenosu infekce HIV. V případě, že je léčený, perfektně stabilizovaný a nemá potíže, chodí na kontroly jednou za tři měsíce.